การช่วยชีวิตทารกแรกเกิด: การบ่งชี้ประเภทขั้นตอนยา
ตามสถิติทุกสิบเด็กแรกเกิดได้รับความช่วยเหลือด้านการแพทย์ในห้องคลอดและ 1% ของผู้ที่เกิดมาทั้งหมดจะต้องได้รับการช่วยชีวิตแบบเต็มรูปแบบ การฝึกอบรมบุคลากรทางการแพทย์ในระดับสูงช่วยเพิ่มโอกาสในการมีชีวิตและลดการเกิดภาวะแทรกซ้อนได้ การช่วยชีวิตเด็กที่เกิดใหม่เป็นขั้นตอนแรกในการลดจำนวนผู้เสียชีวิตและการพัฒนาโรค
แนวคิดพื้นฐาน
การช่วยชีวิตทารกแรกเกิดคืออะไร? นี่คือชุดของกิจกรรมที่มีจุดมุ่งหมายเพื่อฟื้นฟูร่างกายของเด็กและฟื้นฟูงานของการสูญเสียหน้าที่ ประกอบด้วย:
- การช่วยชีวิตหัวใจและหลอดเลือด
- การดูแลอย่างเข้มข้น
- การใช้การระบายอากาศแบบเทียม
- การติดตั้ง electrocardiostimulator เป็นต้น
เด็กที่คลอดก่อนกำหนดไม่จำเป็นต้องใช้มาตรการ resuscitative พวกเขาจะเกิดมาใช้งานกรีดร้องเสียงดัง, ชีพจรและอัตราการเต้นหัวใจอยู่ในขอบเขตปกติผิวมีสีชมพูเด็กตอบสนองดีกับสิ่งเร้าภายนอก ทารกดังกล่าวถูกวางลงบนท้องของแม่ทันทีและปกคลุมด้วยผ้าอ้อมเด็กที่แห้ง จากทางเดินหายใจดูดสารเมือกเพื่อฟื้นฟูความหยั่งรู้
พิจารณาการช่วยชีวิตหัวใจและหลอดเลือดความช่วยเหลือฉุกเฉิน จะทำในกรณีที่หยุดหายใจและทำงานของหัวใจ หลังจากการแทรกแซงดังกล่าวในกรณีที่มีผลดีแล้วจะมีการใช้พื้นฐานของการดูแลผู้ป่วยหนัก การรักษาดังกล่าวมีวัตถุประสงค์เพื่อขจัดภาวะแทรกซ้อนที่เป็นไปได้ในการหยุดทำงานของอวัยวะที่สำคัญ

หากผู้ป่วยไม่สามารถรักษา homeostasis ได้อย่างอิสระการช่วยชีวิตทารกแรกเกิดจะรวมถึงการช่วยหายใจแบบปอด (artificial salentine หรือ IVL) หรือการใส่เครื่องกระตุ้นหัวใจ
คุณต้องทำอะไรอย่างหนักในห้องคลอด?
หากต้องการเหตุการณ์ดังกล่าวมีขนาดเล็กแล้วพวกเขาจะต้องมีคนคนหนึ่ง ในกรณีที่ตั้งครรภรุนแรงและคาดวาจะไดรับการชวยชีวิตไดอยางครบถวนในแผนกสูติกรรมก็มีผูเชี่ยวชาญสองคน
การช่วยชีวิตทารกแรกเกิดในห้องคลอดต้องมีการเตรียมการอย่างรอบคอบ ก่อนที่กระบวนการเกิดคุณควรตรวจสอบว่าคุณมีทุกอย่างที่คุณต้องการและตรวจสอบให้แน่ใจว่าอุปกรณ์กำลังทำงานอยู่
- จำเป็นต้องเชื่อมต่อแหล่งความร้อนเพื่อให้ตาราง reanimation และผ้าอ้อมถูกทำให้อุ่นขึ้นห่อผ้าอ้อมเด็กหนึ่งแผ่นในรูปแบบของลูกกลิ้ง
- ตรวจดูว่ามีการติดตั้งระบบจ่ายออกซิเจนอย่างถูกต้องหรือไม่ ต้องมีออกซิเจนเพียงพอปรับแรงดันและอัตราการไหล
- จำเป็นต้องตรวจสอบความพร้อมใช้งานของอุปกรณ์ซึ่งจำเป็นสำหรับความทะเยอทะยานของเนื้อหาทางเดินหายใจ
- จัดเตรียมเครื่องมือในการขจัดเนื้อหาในกระเพาะอาหารในกรณีที่มีการสำลัก (เครื่องสอบ, เข็มฉีดยา, กรรไกร, วัสดุยึด), เครื่องช่วยหายใจ meconium
- เตรียมและตรวจสอบความสมบูรณ์ของถุงกู้ชีพและหน้ากากรวมทั้งชุดใส่ท่อช่วยหายใจ
ชุดสำหรับ intubation ประกอบด้วยหลอดลมด้วยตัวนำ, laryngoscope ที่มีใบมีดที่แตกต่างกันและแบตเตอรี่อะไหล่กรรไกรและถุงมือ
ความสำเร็จของเหตุการณ์คืออะไร?
การช่วยชีวิตทารกแรกเกิดในห้องคลอดจะขึ้นอยู่กับหลักการความสำเร็จดังต่อไปนี้:
- ความพร้อมของทีมช่วยชีวิต - resuscitators ทั้งหมดควรเข้าร่วมโดย resuscitators;
- ประสานงาน - ทีมต้องทำงานร่วมกันซึ่งกันและกันเป็นกลไกหนึ่ง
- พนักงานที่มีคุณสมบัติเหมาะสม - ผู้ช่วยชีวิตทุกคนต้องมีความรู้และทักษะในการปฏิบัติงานสูง
- การทำงานโดยคำนึงถึงปฏิกิริยาของผู้ป่วย - การช่วยชีวิตควรจะเริ่มต้นทันทีเมื่อมีความจำเป็นต้องใช้มาตรการเพิ่มเติมขึ้นอยู่กับปฏิกิริยาของร่างกายผู้ป่วย
- ความสามารถในการให้บริการของอุปกรณ์ - อุปกรณ์ช่วยชีวิตควรเป็นประโยชน์และเข้าถึงได้ตลอดเวลา
เหตุผลที่จำเป็นสำหรับการจัดงาน
ปัจจัยทางจิตวิทยาของการกดขี่ข่มเหงการทำงานหัวใจ, ปอดและอวัยวะที่สำคัญอื่น ๆ ของทารกแรกเกิดรวมถึงการพัฒนาภาวะขาดอากาศ, การเกิดการบาดเจ็บ, การพัฒนาพยาธิสภาพที่มีมา แต่กำเนิด, ความเป็นพิษของการติดเชื้อและสาเหตุอื่น ๆ ของสาเหตุที่ไม่สามารถอธิบายได้
การช่วยชีวิตเด็กทารกแรกเกิดและเด็กเล็ก ๆจำเป็นที่จะต้องสามารถคาดการณ์ได้แม้จะอยู่ในช่วงเวลาของการคลอดบุตร ในกรณีดังกล่าวทีมกู้ชีพจะต้องพร้อมทันทีช่วยให้บุตรหลานของคุณ

ความจำเป็นในเหตุการณ์ดังกล่าวอาจเกิดขึ้นได้ภายใต้เงื่อนไขต่อไปนี้:
- น้ำมากหรือน้อย
- perenashivanie;
- โรคเบาหวานของมารดา
- โรคความดันโลหิตสูง
- โรคติดเชื้อ
- ภาวะ hypotrophy ของทารกในครรภ์
นอกจากนี้ยังมีปัจจัยหลายอย่างที่เกิดขึ้นมาแล้วระยะเวลาการคลอดบุตร หากปรากฏคุณสามารถคาดหวังว่าจะต้องช่วยชีวิต ปัจจัยเหล่านี้ ได้แก่ bradycardia ในเด็กการผ่าตัดคลอดก่อนกำหนดและรวดเร็วการนำเสนอหรือปลดออกจากรกความดันโลหิตสูงของมดลูก
ภาวะการหายใจไม่ออกของทารกแรกเกิด
พัฒนาการของการละเมิดกระบวนการหายใจด้วยภาวะขาดออกซิเจนเชื้อโรคทำให้เกิดความผิดปกติของระบบไหลเวียนโลหิตกระบวนการเผาผลาญและจุลภาค แล้วมีความผิดปกติของไต, หัวใจ, ต่อมหมวกไต, สมอง
การขาดอากาศหายใจต้องมีการแทรกแซงทันทีเพื่อลดโอกาสของภาวะแทรกซ้อน สาเหตุของความทุกข์ทางเดินหายใจ:
- ขาดออกซิเจน;
- การละเมิดความสามารถในการหายใจของระบบทางเดินหายใจ (ความทะเยอทะยานที่มีเลือด, เมือก, เมโมเนียม);
- แผลอินทรีย์ของสมองและระบบประสาทส่วนกลาง;
- ข้อบกพร่องทางพัฒนาการ
- surfactant ไม่เพียงพอ
การวินิจฉัยความจำเป็นในการช่วยชีวิตจะดำเนินการหลังจากประเมินสถานะของเด็กในระดับ Apgar
| สิ่งที่ได้รับการประเมิน | 0 คะแนน | 1 จุด | 2 จุด |
| เงื่อนไขการหายใจ | ไม่ | พยาธิวิทยาไม่ใช่จังหวะ | กรีดร้องดัง ๆ จังหวะ |
| อัตราการเต้นของหัวใจ | ไม่ | น้อยกว่า 100 ครั้งต่อนาที | มากกว่า 100 ครั้งต่อนาที |
| สีผิว | อาการตัวเขียว | ผิวสีชิ้นแขนขาขาว | สีชมพู |
| สภาพของกล้ามเนื้อ | ไม่ | แขนขางอเล็กน้อยเสียงก็อ่อนแอ | การเคลื่อนไหวที่ใช้งานได้ดีเสียง |
| การตอบสนองต่อปัจจัยการระคายเคือง | ไม่ | แสดงออกเล็กน้อย | แสดงความดี |
การประเมินของรัฐถึง 3 จุดแสดงถึงการพัฒนาของภาวะขาดอากาศหายใจอย่างรุนแรงตั้งแต่ 4 ถึง 6 - การขาดอากาศหายใจที่ระดับความรุนแรงปานกลาง การฟื้นคืนชีวิตของทารกแรกเกิดในภาวะขาดออกซิเจนจะดำเนินการทันทีหลังจากประเมินสภาพทั่วไปของเขา

ลำดับของการประเมินของรัฐ
- เด็กถูกวางไว้ใต้แหล่งความร้อนผิวของเขาจะแห้งด้วยผ้าอ้อมที่อบอุ่น เนื้อหาถูกสกัดจากช่องจมูกและปาก กระตุ้นให้สัมผัสมีการดำเนินการ
- มีการประเมินลมหายใจ ในกรณีที่มีจังหวะปกติและเสียงกรีดร้องดังขึ้นให้ไปที่ขั้นต่อไป เมื่อหายใจไม่สม่ำเสมอเครื่องช่วยหายใจจะได้รับออกซิเจนเป็นเวลา 15-20 นาที
- อัตราการเต้นของหัวใจถูกประเมิน ถ้าชีพจรสูงกว่า 100 ครั้งต่อนาทีขั้นตอนต่อไปของการตรวจสอบจะดำเนินการ ในกรณีที่มีอัตราการเต้นของหัวใจน้อยกว่า 100 ครั้งใช้เครื่องช่วยหายใจ จากนั้นประเมินประสิทธิผลของมาตรการ
- พัลส์ต่ำกว่า 60 - นวดหัวใจโดยอ้อม + การช่วยหายใจ
- Pulse ตั้งแต่ 60 ถึง 100 - IVL
- พัลส์สูงกว่า 100 - การระบายอากาศในกรณีที่หายใจไม่ออก
- หลังจากผ่านไป 30 วินาทีการนวดโดยอ้อมด้วยการระบายอากาศด้วยกลไกทางกลจะไม่จำเป็นต้องทำเป็นยา
- ตรวจสอบสีผิว สีชมพูหมายถึงสภาวะปกติของเด็ก ที่มีอาการสีเขียวหรือ acrocyanosis จำเป็นต้องให้ออกซิเจนและสังเกตสภาพของทารก
วิธีการกู้ชีพครั้งแรกดำเนินการอย่างไร?
ให้แน่ใจว่าได้ล้างและจับมือยาฆ่าเชื้อโรคสวมถุงมือปลอดเชื้อ เวลาเกิดของเด็กจะได้รับการแก้ไขแล้วหลังจากได้รับมาตรการที่จำเป็นแล้ว ทารกแรกเกิดถูกวางไว้ใต้แหล่งความร้อนห่อด้วยผ้าอ้อมเด็กที่แห้ง
ในการคืนค่า patency ทางเดินลมหายใจ,คุณสามารถลดศีรษะได้และวางลูกน้อยไว้ด้านซ้าย นี้จะหยุดกระบวนการดูดซึมและจะลบเนื้อหาของปากและจมูก ค่อยๆดูดเนื้อหาโดยไม่ต้องใช้เครื่องช่วยหายใจ
หากกิจกรรมดังกล่าวไม่ได้ช่วยให้การช่วยชีวิตทารกแรกเกิดยังคงมีการฟื้นฟูสมรรถภาพของหลอดลมด้วยความช่วยเหลือของ laryngoscope หลังจากการปรากฏตัวของการหายใจ แต่การขาดจังหวะนั้นเด็กจะถูกถ่ายโอนไปยังเครื่องช่วยหายใจ
แผนกช่วยชีวิตและช่วยชีวิตทารกแรกเกิดยอมรับเด็กหลังทำปฐมภูมิเพื่อให้การดูแลต่อไปและสนับสนุนการทำงานที่สำคัญ
การระบายอากาศของปอด
ขั้นตอนการช่วยชีวิตทารกแรกเกิดรวมถึงการระบายอากาศแบบเทียม ตัวบ่งชี้สำหรับการระบายอากาศ:
- ขาดการหายใจหรือการเคลื่อนไหวของระบบทางเดินหายใจที่หดเกร็ง
- ชีพจรน้อยกว่า 100 ครั้งต่อนาทีโดยไม่คำนึงถึงสถานะของการหายใจ
- สีเขียวในการทำงานปกติของระบบทางเดินหายใจและระบบหัวใจและหลอดเลือด
กิจกรรมชุดนี้ดำเนินการด้วยใช้หน้ากากหรือถุง ศีรษะของทารกแรกเกิดจะถูกโยนกลับเล็กน้อยและหน้ากากจะถูกนำไปใช้กับใบหน้า จัดไว้ด้วยนิ้วชี้และนิ้วหัวแม่มือ คนอื่นถอนขากรรไกรของเด็ก
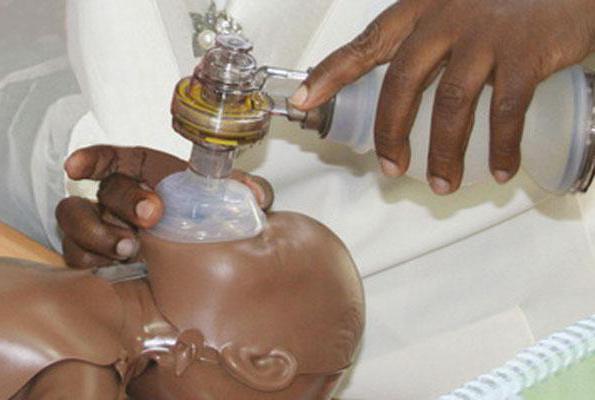
หน้ากากควรอยู่ในบริเวณคาง,จมูกและปาก เพียงพอที่จะระบายอากาศปอดที่ความถี่ 30 ถึง 50 ครั้งต่อนาที การระบายอากาศด้วยถุงอาจทำให้อากาศเข้าไปในโพรงในกระเพาะได้ คุณสามารถถอดออกจากที่นั่นได้โดยใช้หลอดอาหาร
เพื่อตรวจสอบประสิทธิภาพของการปฏิบัติ,มันเป็นสิ่งที่ต้องให้ความสนใจกับการเพิ่มขึ้นของหน้าอกและการเปลี่ยนแปลงในอัตราการเต้นหัวใจ เด็กยังคงติดตามจนกว่าจังหวะการหายใจและการหดตัวของหัวใจจะได้รับการฟื้นฟูอย่างเต็มที่
สำหรับการทำ intubation
การช่วยชีวิตคนแรกของทารกแรกเกิดรวมถึงintubation ของหลอดลมในกรณีของการระบายอากาศไม่ได้ผลเป็นเวลา 1 นาที ทางเลือกที่เหมาะสมของท่อสำหรับ intubation เป็นหนึ่งในจุดสำคัญ มันจะทำขึ้นอยู่กับน้ำหนักของเด็กและอายุครรภ์ของเขา
การใส่ท่อช่วยหายใจจะดำเนินการในกรณีต่อไปนี้:
- ความต้องการที่จะกำจัดความสำลักโมเลกุลจากหลอดลม;
- การระบายอากาศเป็นเวลานาน
- อำนวยความสะดวกในการจัดการมาตรการการช่วยชีวิต
- อะดรีนาลีน;
- ความไม่สมบูรณ์ก่อนวัยสูง
เปิดหลอดไฟและใช้เวลาแขนซ้าย ด้วยมือขวาถือศีรษะของทารกแรกเกิด ใบมีดถูกแทรกลงในปากและยึดกับฐานของลิ้น การยกใบมีดไปทางด้ามจับของกล่องเสียงจะช่วยให้ผู้ช่วย resuscitator เห็นช่องเสียง ท่อสำหรับ intubation ถูกฉีดจากด้านขวาเข้าช่องปากและจะถูกส่งผ่านสายเสียงในขณะที่เปิดของพวกเขา นี้เกิดขึ้นเมื่อสูดดม โทรศัพท์มือถือจะจัดขึ้นก่อนเครื่องหมายที่วางแผนไว้
ถอดหลอดอาหารแล้ว - ตัวนำ ความถูกต้องของการแนะนำหลอดจะตรวจสอบโดยบีบถุงลมหายใจ อากาศเข้าสู่ปอดและทำให้เกิดการแหย่หน้าอก จากนั้นระบบจ่ายออกซิเจนจะเชื่อมต่ออยู่
นวดหัวใจด้วยอ้อม
การช่วยชีวิตทารกแรกเกิดในห้องคลอดรวมถึงการนวดหัวใจโดยอ้อมซึ่งมีอัตราการเต้นหัวใจต่ำกว่า 80 ครั้งต่อนาที
มีสองวิธีในการดำเนินการทางอ้อมนวด ใช้ครั้งแรก, ความดันบนหน้าอกดำเนินการโดยใช้ดัชนีและนิ้วกลางของมือข้างหนึ่ง ในศูนย์รวมอีกนวดจะดำเนินการทั้งหัวแม่มือและนิ้วอื่น ๆ มีส่วนร่วมในการสนับสนุนหลัง resuscitator neonatolog การทำกดระหว่างกลางและล่างที่สามของกระดูกหน้าอก proginalas ทรวงอกถึง 1.5 ซม. จังหวะความถี่ -. 90 นาที
มันเป็นสิ่งจำเป็นในการชมเพื่อให้หายใจเข้าและการกดทรวงอกไม่ได้เกิดขึ้นพร้อมกัน ในระหว่างหยุดพักระหว่างความดันคุณจะไม่สามารถถอดมือออกจากพื้นของกระดูกสันอกได้ การกดลงบนถุงจะกระทำทุกสามครั้ง ทุกๆ 2 วินาทีคุณต้องใช้ความดัน 3 และการระบายอากาศ 1 ครั้ง
การกระทำเมื่อน้ำถูกปนเปื้อนด้วยโมเลกุล
คุณลักษณะของการช่วยชีวิตทารกแรกเกิดรวมถึงการให้ความช่วยเหลือในการย้อมสีน้ำคร่ำด้วยโมเลกุลและประเมินเด็กที่มีระดับ Apgar น้อยกว่า 6 จุด
- ในกระบวนการของการคลอดหลังจากการปรากฏตัวของศีรษะจากคลอดคลอดทันทีดูดเนื้อหาของช่องจมูกและปาก
- หลังจากการคลอดและการจัดวางลูกน้อยภายใต้แหล่งความร้อนก่อนที่จะสูดลมหายใจครั้งแรกควรทำ intubate กับหลอดที่ใหญ่ที่สุดเท่าที่เป็นไปได้เพื่อดึงสาร bronchi และ trachea ออกมา
- ถ้าคุณสามารถแยกเนื้อหาออกได้และมีส่วนผสมของโมเลกุลดังนั้นจึงจำเป็นต้องใส่ท่อช่วยหายใจอีกครั้ง
- การระบายอากาศจะเกิดขึ้นเฉพาะหลังจากที่สารสกัดทั้งหมด

ยารักษาโรค
การช่วยชีวิตเด็กทารกแรกเกิดขึ้นอยู่กับเฉพาะในการดำเนินการแทรกแซงด้วยตนเองหรือฮาร์ดแวร์ แต่ยังเกี่ยวกับการใช้ยา ในกรณีที่มีการระบายอากาศและการนวดโดยอ้อมเมื่อไม่สามารถใช้งานได้นานกว่า 30 วินาทีจะมีการใช้ยา
ความตื่นเต้นของทารกแรกเกิดเกี่ยวข้องกับการใช้อะดรีนาลีนเงินทุนสำหรับการฟื้นฟูปริมาตรของเลือดหมุนเวียนโซเดียมไฮโดรเจนคาร์บอเนต naloxone โดพามีน
Adrenaline ถูกฉีดเข้าไปในท่อนำเลือดเข้าหลอดลมหรือหลอดเลือดดำ struino ความเข้มข้นของยาคือ 1:10 000 ยาเสพติดที่ใช้ในการเพิ่มความแข็งแรงของการหดตัวของหัวใจและการเร่งความเร็วของอัตราการเต้นหัวใจ หลังจากใช้ endotracheal แล้วให้ฉีด IVL ต่อไปเพื่อให้ยาสามารถกระจายได้อย่างสม่ำเสมอ ถ้าจำเป็นผู้ให้บริการจะใช้เวลาประมาณ 5 นาที
การคำนวณปริมาณขึ้นอยู่กับน้ำหนักของเด็ก:
- 1 กก. - 0.1-0.3 มล.;
- 2 กก. - 0.2-0.6 มิลลิลิตร;
- 3 กก. - 0.3-0.9 มิลลิลิตร;
- 4 กก. - 0.4-1.2 มิลลิลิตร
เมื่อต้องสูญเสียเลือดหรือต้องแต่งหน้าปริมาตรของเลือดหมุนเวียน, albumin, น้ำเกลือสลายทางสรีรวิทยาของโซเดียมคลอไรด์หรือสารละลายของ Ringer ถูกนำมาใช้ ยาเสพติดจะถูกฉีดเข้าไปในหลอดเลือดดำของสายสะดือ (10 มล. ต่อน้ำหนักตัว 1 กิโลกรัม) ช้าๆเป็นเวลา 10 นาที การแนะนำสารฟิลเลอร์ BCC ช่วยให้คุณสามารถเพิ่มความดันโลหิตลด acidosis ปกติอัตราชีพจรและปรับปรุงการเผาผลาญเนื้อเยื่อ
การช่วยชีวิตทารกแรกเกิดตามด้วยการระบายอากาศที่มีประสิทธิภาพของปอดต้องมีการแนะนำของโซเดียมไฮดรอกการ์ดคาร์บอเนตในหลอดเลือดดำที่สะดือเพื่อลดอาการของโรคกรด ไม่ควรใช้ยานี้จนกว่าจะมีการระบายอากาศอย่างเพียงพอที่ปอดของเด็ก
dopamine ใช้เพื่อเพิ่มหัวใจดัชนีและการกรองไต ยาขยายหลอดเลือดของไตและเพิ่มการกวาดล้างโซเดียมด้วยการใช้การรักษาด้วยการแช่ แนะนำให้ฉีดยาเข้าเส้นเลือดดำด้วย microfluidically ภายใต้การตรวจสอบความดันโลหิตและอัตราการเต้นของหัวใจอย่างต่อเนื่อง
ฉีด naloxone ด้วยหลอดเลือดดำในอัตรา 0.1 ml ของการเตรียมความพร้อมต่อน้ำหนักตัวของทารก 1 กิโลกรัม การรักษาจะใช้ในกรณีที่สีผิวและชีพจรเป็นปกติ แต่มีสัญญาณของภาวะซึมเศร้าทางเดินหายใจ ทารกแรกเกิดไม่ควรให้ naloxone เมื่อมารดาใช้ยาเสพติดหรือต้องได้รับการรักษาด้วยยาแก้ปวดที่เป็นยาเสพติด
เมื่อจะหยุดการช่วยชีวิต?
การระบายอากาศยังคงดำเนินต่อไปจนกระทั่งเด็กจะได้คะแนน 6 คะแนนใน Apgar การประเมินนี้ดำเนินการทุกๆ 5 นาทีและใช้เวลาไม่เกินครึ่งชั่วโมง ถ้าหลังจากเวลานี้ทารกแรกเกิดมีตัวบ่งชี้น้อยกว่า 6 รายแล้วย้ายไปที่ ICU ของบ้านคลอดซึ่งจะมีการให้การช่วยชีวิตต่อไปการบำบัดด้วยความเข้มข้นของทารกแรกเกิด

ถ้าประสิทธิภาพของมาตรการการช่วยชีวิตเป็นไปอย่างสมบูรณ์ขาดหายไปและมี asystole และ cyanosis กิจกรรมนั้นจะใช้เวลาไม่เกิน 20 นาที ที่เกิดขึ้นแม้สัญญาณที่น้อยที่สุดของประสิทธิภาพระยะเวลาของพวกเขาเพิ่มขึ้นตลอดเวลาในขณะที่มาตรการให้ผลบวก
ภาควิชากุมารเวชศาสตร์
หลังจากประสบความสำเร็จในการบูรณะปอดและหัวใจแล้วทารกแรกเกิดจะถูกโอนย้ายไปยังหน่วยผู้ป่วยหนัก งานของแพทย์มีวัตถุประสงค์เพื่อป้องกันภาวะแทรกซ้อนที่เป็นไปได้
ทารกแรกเกิดหลังการช่วยชีวิตการป้องกันการเกิดอาการบวมน้ำที่สมองหรือความผิดปกติอื่น ๆ ของระบบประสาทส่วนกลางการฟื้นฟูการทำงานของไตและการขับถ่ายของร่างกายการไหลเวียนของโลหิตปกติ
เด็กอาจได้รับการรบกวนจากการเผาผลาญรูปแบบของ acidosis, laktatatsidoza ซึ่งเกิดจากการละเมิดจุลภาคอุปกรณ์ต่อพ่วง จากด้านข้างของสมองอาจมีอาการชักหดตัวอาการตกเลือดการคลอดสมองอาการบวมน้ำพัฒนาการของอาการโคม่า นอกจากนี้อาจมีการละเมิดการทำงานของโพรงของหัวใจความล้มเหลวไตเฉียบพลัน atony ของกระเพาะปัสสาวะความไม่เพียงพอของต่อมหมวกไตและอวัยวะต่อมไร้ท่ออื่น ๆ
ขึ้นอยู่กับสภาพของทารกก็คือkuvez หรือเต็นท์ออกซิเจน ผู้เชี่ยวชาญสังเกตการทำงานของอวัยวะและระบบทั้งหมด อาหารช่วยให้เด็กได้เฉพาะหลังจาก 12 ชั่วโมงในกรณีส่วนใหญ่ - ผ่านทางท่อทางจมูก
ข้อผิดพลาดที่ไม่ได้รับอนุญาต
ห้ามมิให้กระทำกิจกรรมอย่างเคร่งครัดความปลอดภัยซึ่งไม่ได้รับการพิสูจน์:
- เทเด็กทารกด้วยน้ำ
- บีบหน้าอก;
- ที่จะตีบนก้น;
- ตรงไปยังใบหน้าออกซิเจนและอื่น ๆ
ไม่สามารถใช้วิธีการแก้อัลบูมินในการเพิ่ม BCC เริ่มต้นเนื่องจากจะเพิ่มความเสี่ยงต่อการเกิดอันตรายถึงแก่ชีวิตของทารกแรกเกิด
กู้ชีพไม่ได้หมายความว่าทารกจะมีความเบี่ยงเบนหรือภาวะแทรกซ้อนใด ๆ ผู้ปกครองหลายคนคาดว่าอาการทางพยาธิวิทยาหลังจากที่ทารกแรกเกิดอยู่ในห้องผู้ป่วยหนัก ความคิดเห็นของกรณีดังกล่าวแสดงให้เห็นว่าในอนาคตเด็กมีการพัฒนาเช่นเดียวกับเพื่อนของพวกเขา
</ p>




